La perte d’une dent n’est jamais un simple désagrément esthétique ; c’est une altération fonctionnelle majeure. Pour les personnes vivant avec un diabète, cette perte peut marquer le début d’un cycle délétère affectant la nutrition, le contrôle glycémique et la santé systémique globale. La bonne nouvelle est claire : les implants dentaires pour les patients diabétiques ne sont plus une contre-indication absolue. Cependant, le succès de l’intervention dépend de facteurs physiologiques et comportementaux qu’il est impératif de décrypter avant de s’engager dans un protocole de soins. Un diabète mal équilibré peut non seulement compromettre la pérennité de vos implants dentaires, mais aussi multiplier les risques de complications infectieuses sévères.
Pourquoi le Diabète et la Perte de Sents sont Plus Étroitement Liés que vous ne le Pensez
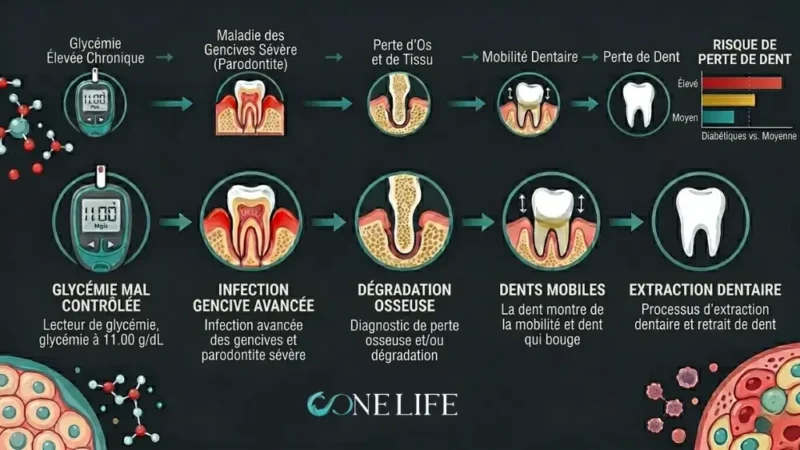
La corrélation entre le diabète sucré et la santé bucco-dentaire est ce que les médecins appellent une relation bidirectionnelle. D’un côté, une glycémie mal contrôlée accélère la dégradation des tissus de soutien de la dent, menant à la parodontite et, in fine, à l’édentement. De l’autre, la perte de dents limite drastiquement la capacité du patient à consommer une alimentation variée et fibreuse.
En France, comme partout dans la zone euro, on observe que les patients édentés se tournent vers des aliments plus mous, souvent plus riches en glucides simples et plus faciles à mâcher, ce qui aggrave le déséquilibre métabolique. De plus, le diabète induit un état d’inflammation chronique dans la cavité buccale. L’hyperglycémie réduit la production de salive, provoquant une sécheresse buccale (xérostomie) qui neutralise moins bien les acides, augmentant ainsi le risque de caries et de gingivites. Dans cet environnement inflammatoire, les bactéries pathogènes prolifèrent, transformant une simple inflammation en une pathologie parodontale complexe.
L’impact du Diabète sur L’ostéointégration de L’implant
L’ostéointégration est le processus biologique par lequel le titane de l’implant fusionne avec l’os alvéolaire de la mâchoire. C’est la pierre angulaire de l’implantologie moderne. Chez le patient diabétique, ce mécanisme biologique est soumis à rude épreuve. L’hyperglycémie chronique altère la microcirculation sanguine et dégrade la densité minérale osseuse. Elle provoque également un état pro-inflammatoire qui inhibe la libération des facteurs de croissance, notamment l’IGF-1 (Insulin-like Growth Factor 1), essentiel à la formation de nouvelles cellules osseuses (ostéoblastes).
Le résultat est une cicatrisation osseuse plus lente, plus fragile et moins prévisible, particulièrement durant les six premières semaines suivant la pose. Les patients diabétiques s’exposent donc à un risque accru de péri-implantite (l’équivalent de la parodontite pour un implant) et à une intégration osseuse défaillante. Toutefois, la science montre que ces risques peuvent être considérablement réduits par une préparation minutieuse et un suivi rigoureux.
L’importance Capitale de l’HbA1c et du Contrôle Glycémique
Pour tout patient résidant en France ou en Belgique, le suivi du taux d’hémoglobine glyquée (HbA1c) est le paramètre décisionnel numéro un pour le chirurgien-dentiste. Contrairement à une mesure ponctuelle de la glycémie, l’HbA1c reflète la moyenne de votre sucre sanguin sur les trois derniers mois. En clinique, les seuils de sécurité sont strictement établis pour garantir la réussite de la chirurgie implantaire :
- HbA1c ≤ 8 % (Diabète bien contrôlé) : Le patient présente un profil de risque quasiment identique à celui d’une personne non diabétique. Les taux de succès sont excellents.
- HbA1c entre 8,1 % et 10 % (Diabète modérément contrôlé) : Le risque de complications est réel. Un protocole spécifique incluant une antibiothérapie renforcée et un suivi plus serré est indispensable.
- HbA1c > 10 % (Diabète mal contrôlé) : À ce stade, la capacité du corps à régénérer l’os est gravement compromise. Le risque d’échec immédiat ou de rejet de l’implant est très élevé. La chirurgie est généralement reportée jusqu’à stabilisation.
Les statistiques montrent que lorsque le diabète est stabilisé sous la barre des 8 %, le taux de survie des implants est impressionnant : entre 96,1 % et 97,3 % à un an, et il se maintient à des niveaux très élevés (jusqu’à 96 %) après cinq ans de recul clinique.
Comparaison : Diabète Contrôlé vs Diabète Non Contrôlé
Le contraste dans les résultats cliniques est frappant. Une étude de référence menée sur des patients atteints de diabète de type 2 bien gérés a confirmé des taux de réussite atteignant 97,2 % dès la première année. À l’opposé, les patients présentant une HbA1c supérieure à 8 % voient leurs indicateurs de santé péri-implantaire se dégrader rapidement. On observe une perte osseuse marginale plus prononcée et des profondeurs de poches gingivales plus importantes.
Il est prouvé que pour chaque point d’HbA1c supplémentaire au-dessus de 8, le risque d’échec grimpe. Par exemple, avec un taux compris entre 11 % et 11,9 %, le taux de survie de l’implant chute dramatiquement à 75 %. En clair, la préparation métabolique avant la chirurgie n’est pas un luxe, c’est l’assurance vie de votre futur sourire.
Les Risques Spécifiques de Péri-implantite
La péri-implantite est une infection bactérienne qui attaque les tissus et l’os entourant l’implant. C’est la cause majeure de perte d’implant à long terme. Le diabète agit comme un amplificateur de cette pathologie. Les études cliniques indiquent que les diabétiques ont entre 1,9 et 4,1 fois plus de chances de développer une péri-implantite que les sujets sains.
Plusieurs mécanismes biologiques expliquent cette vulnérabilité :
- Affaiblissement de l’immunité : Le corps lutte moins efficacement contre les agressions bactériennes au niveau du collet de l’implant.
- Cicatrisation tardive : La fermeture des tissus mous prend plus de temps, laissant une « porte ouverte » aux infections juste après l’opération.
- Produits de glycation avancée (AGEs) : Ces molécules, issues du surplus de sucre, durcissent le collagène et empêchent la réparation naturelle des tissus parodontaux.
Taux de Succès : Ce que Révèlent les Données Cliniques
Niveau de contrôle | Plage HbA1c | Survie à 1 an | Survie à 5 ans | Risque Majeur |
Bien contrôlé | < 8 % | 96,1 % – 97,3 % | 87,3 % – 96,1 % | Minimal |
Modéré | 8,1 % – 10 % | ~90 – 93 % | ~80 – 88 % | Péri-implantite accrue |
Mal contrôlé | > 10 % | Fortement réduite | Fortement réduite | Échec et perte osseuse |
Non-diabétique | N/A | ~97 – 98 % | ~94 – 96 % | Risque de base |
Sources : Revues systématiques PubMed (2022–2024), Frontiers in Pharmacology, études cliniques européennes.
Êtes-vous un Bon Candidat à L’implantologie ?
La réponse est oui pour la grande majorité des patients diabétiques dont le traitement est bien suivi. L’important n’est pas le diagnostic de diabète en soi, mais la qualité de sa gestion au quotidien. En France, un implantologue qualifié ne prendra jamais de décision sur la seule base d’un diagnostic. L’évaluation doit être multidisciplinaire, impliquant votre dentiste, votre endocrinologue et parfois votre médecin traitant.
Plutôt que de se demander « Puis-je avoir des implants malgré mon diabète ? », il est plus constructif de se demander : « Quelles conditions dois-je réunir pour que mes implants réussissent ?« . Avec une préparation adéquate, la réponse est presque toujours positive.
Protocole Pré-chirurgical et Évaluation Approfondie
Avant toute incision, votre spécialiste doit valider plusieurs points :
- Analyse de l’HbA1c : Doit être stable et idéalement inférieure à 8 %.
- Bilan parodontal : Toute inflammation des gencives doit être éradiquée avant la pose.
- Imagerie 3D (Cone Beam) : Pour visualiser précisément la qualité et la quantité d’os disponible.
- Ancienneté du diabète : Un diabète évoluant depuis plus de 10 ans demande une vigilance accrue sur la santé des tissus.
- Revue médicamenteuse : Certains traitements antidiabétiques peuvent influencer la régénération osseuse.
Médicaments et Soins Complémentaires
L’usage de protocoles spécifiques permet d’égaliser les chances de succès :
- Antibioprophylaxie : La prescription d’antibiotiques avant et après la pose est un standard pour protéger le site chirurgical. L’usage de bains de bouche à la chlorhexidine à 0,12 % renforce cette protection.
- Implants à surface bioactive : Certains implants sont conçus avec des revêtements qui stimulent plus rapidement l’os, un avantage majeur pour les diabétiques.
- Suivi renforcé : Des visites de contrôle tous les 3 mois durant la première année sont recommandées en zone francophone pour détecter tout signe précoce d’inflammation.
Check-list pour Maximiser la Réussite de vos Implants
Pour garantir un résultat optimal, suivez ces recommandations fondées sur les dernières preuves scientifiques :
- ✅ Stabilisez votre HbA1c sous les 8 % au moins trois mois avant l’intervention.
- ✅ Soignez toute gingivite ou parodontite avant de commencer le processus implantaire.
- ✅ Adoptez une hygiène irréprochable : brossage deux fois par jour, utilisation de brossettes interdentaires et jet dentaire.
- ✅ Respectez tous les rendez-vous de suivi : La détection précoce d’une mucosite péri-implantaire permet d’éviter la perte de l’implant.
- ✅ Arrêtez le tabac : Le tabagisme combiné au diabète est un cocktail explosif pour l’os de la mâchoire.
- ✅ Suivez rigoureusement votre traitement antidiabétique durant toute la phase de cicatrisation (3 à 6 mois).
- ✅ Favorisez une approche coordonnée : assurez-vous que votre dentiste et votre diabétologue communiquent.
Questions Fréquentes (FAQ)
Puis-je avoir des implants avec un diabète de type 2 ?
Oui. Le taux de réussite est d’environ 93,67 % pour les patients de type 2 bien contrôlés. Votre spécialiste évaluera votre état général avant de donner son feu vert.
Quel est le taux d'HbA1c idéal pour la chirurgie ?
La plupart des sociétés savantes d’implantologie préconisent un taux inférieur à 8 %. À ce niveau, les risques sont comparables à ceux des patients sains.
La cicatrisation est-elle plus douloureuse pour un diabétique ?
Pas nécessairement plus douloureuse, mais elle peut être plus lente. Un protocole post-opératoire strict permet de gérer l’inconfort et de prévenir les infections. La plupart des implants sont stables après quatre mois.
Le diabète de type 1 présente-t-il plus de risques ?
Les données indiquent que le diabète de type 1 demande plus de précautions. Le risque d’échec est statistiquement plus élevé (ratio de 4,47 contre 1,77 pour le type 2), ce qui impose une surveillance très étroite et un contrôle glycémique parfait.
À quelle fréquence dois-je consulter après la pose ?
En France et en Belgique, la recommandation est d’un contrôle tous les 3 à 4 mois la première année, puis tous les 6 mois, contre une visite annuelle pour les patients non diabétiques.
Mes médicaments contre le diabète influencent-ils le traitement ?
Certaines molécules peuvent modifier la réponse inflammatoire. Il est crucial de fournir une liste complète de vos traitements (Metformine, insuline, etc.) à votre chirurgien-dentiste.