Der Verlust eines Zahnes ist niemals nur ein kosmetisches Problem. Für Menschen mit Diabetes mellitus kann dies der Beginn eines Kreislaufs sein, der die Ernährung, die Stoffwechselkontrolle und die allgemeine Gesundheit massiv beeinträchtigt. Die gute Nachricht vorab: Zahnimplantate für Diabetiker sind heutzutage absolut kein Tabu mehr. Der Erfolg der Behandlung hängt jedoch von Faktoren ab, die bereits vor dem ersten Eingriff genau analysiert werden müssen. Ein schlecht eingestellter Blutzuckerspiegel kann die Langlebigkeit von Zahnimplantaten gefährden und das Risiko für einen Implantatverlust erhöhen.
Warum Diabetes und Zahnausfall Enger Verknüpft Sind, Als Sie Denken
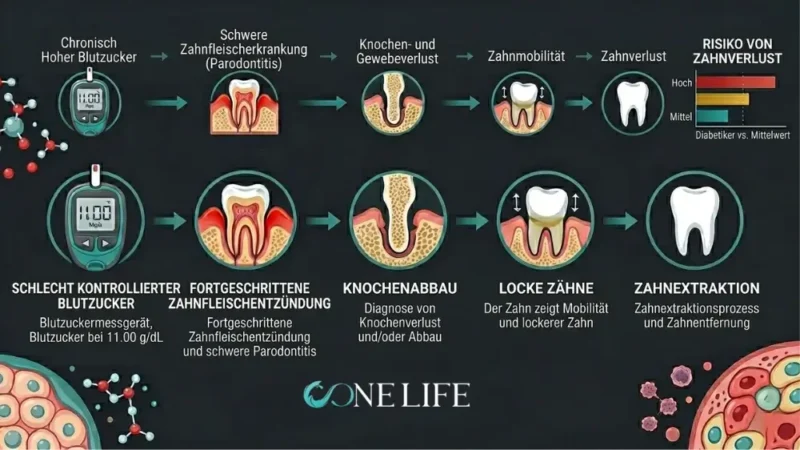
Die Beziehung zwischen Diabetes und der Mundgesundheit ist keine Einbahnstraße, sondern verläuft bidirektional. Ein chronisch hoher Blutzuckerspiegel beschleunigt Parodontitis (Zahnbettentzündung) und damit den Zahnausfall. Umgekehrt schränkt der Verlust von Zähnen die Fähigkeit ein, eine nährstoffreiche, ausgewogene Kost zu genießen. Nach einem Zahnverlust neigen Patienten dazu, Lebensmittel zu meiden, die mühsam zu kauen sind. Dies führt oft zu einer Fehlernährung und verschlechtert die Stoffwechselwerte weiter.
Zudem begünstigt Diabetes chronische Entzündungen im Mundraum. Erhöhte Glukosewerte führen häufig zu Mundtrockenheit, was das Risiko für Karies und Zahnfleischerkrankungen steigert. In diesem Milieu können Bakterien florieren, was schwere parodontale Probleme nach sich zieht.
Wie sich Diabetes auf die Osseointegration Auswirkt
Die Osseointegration – der biologische Prozess, bei dem das Zahnimplantat fest mit dem Kieferknochen verwächst – ist das Fundament für den Behandlungserfolg. Bei Diabetikern steht dieser Prozess vor spezifischen Hürden. Eine Hyperglykämie verschlechtert die Knochendichte und löst einen proinflammatorischen Zustand aus. Dies senkt den Spiegel des insulinähnlichen Wachstumsfaktors 1 (IGF-1), was wiederum die Synthese der Knochenmatrix und die Knochenneubildung hemmt. Die Folge ist eine langsamere und weniger vorhersehbare Heilung in den kritischen Wochen nach der Implantation.
Patienten mit Diabetes tragen ein höheres Risiko für Periimplantitis und eine gestörte Einheilung. Doch diese Risiken sind modifizierbar – und genau dieser Punkt ist für die Behandlungsplanung in deutschen Zahnarztpraxen entscheidend.
Die Zentrale Rolle des HbA1c-Wertes
Der HbA1c-Wert (das „Blutzuckergedächtnis“) misst den durchschnittlichen Blutzuckerspiegel der letzten 2–3 Monate. Er ist der wichtigste Prädiktor für den Erfolg von Implantaten. In der klinischen Praxis gelten folgende Richtwerte:
- HbA1c ≤ 8% → Gut eingestellt: Die Ergebnisse sind vergleichbar mit Patienten ohne Diabetes.
- HbA1c 8,1–10% → Moderat eingestellt: Erhöhtes Risiko, erfordert spezielle chirurgische Protokolle.
- HbA1c > 10% → Schlecht eingestellt: Signifikant gestörte Einheilung und hohes Ausfallrisiko.
Wenn der Diabetes gut kontrolliert ist (HbA1c unter 8%), wird die Überlebensrate von Implantaten nicht wesentlich beeinträchtigt. Die Quoten liegen bei 96,1% bis 97,3% nach einem Jahr und bleiben auch nach fünf Jahren mit bis zu 96,1% stabil. Dies entspricht nahezu den Werten von stoffwechselgesunden Menschen.
Bei Patienten mit geringerer Stoffwechselkontrolle zeigt sich in den ersten 2 bis 12 Wochen nach dem Eingriff eine niedrigere Implantatstabilität (ISQ). Je schlechter die Einstellung, desto länger dauert die Erholungsphase. Dennoch erreichen die meisten Implantate innerhalb von vier Monaten ihre Basisstabilität, sofern keine mikro- oder makrovaskulären Folgeschäden vorliegen.
Kontrollierter vs. Unkontrollierter Diabetes bei Implantaten
Der Kontrast zwischen einem gut und einem schlecht gemanagten Diabetes ist frappierend. Studien mit Typ-2-Diabetikern (gut eingestellt) zeigen Erfolgsraten von über 97%. Im Gegensatz dazu führt ein HbA1c-Wert über 8% zu einer messbaren Verschlechterung der periimplantären Gesundheit. Es kommt häufiger zu marginalem Knochenverlust und tieferen Zahnfleischtaschen.
Bei Werten zwischen 8,0 und 8,9% steigt die Misserfolgsrate auf etwa 9%. Sinkt die Kontrolle weiter ab (HbA1c 11,0–11,9%), fällt die Überlebensrate des Implantats drastisch auf nur noch 75%. Eine präoperative Blutzuckereinstellung ist daher keine Empfehlung, sondern eine medizinische Notwendigkeit für den langfristigen Implantaterfolg.
Das Risiko der Periimplantitis
Die Periimplantitis – eine Entzündung des Gewebes rund um das Implantat – ist die Hauptursache für späte Implantatverluste. Diabetes verstärkt dieses Risiko erheblich. Studien belegen, dass Diabetiker ein 1,9- bis 4,1-fach höheres Risiko tragen, an einer Periimplantitis zu erkranken.
Die Gründe hierfür sind vielfältig:
- Beeinträchtigte Immunantwort: Die Abwehr von Bakterien am Implantathals ist geschwächt.
- Verzögerte Wundheilung: Ein langsamerer Verschluss des Weichgewebes vergrößert das Infektionsfenster.
- Chronische Entzündungsprozesse: Systemische Entzündungsmarker bleiben erhöht.
- Reduzierte Kollagenreparatur: Durch die Glykierung wird die Regeneration des parodontalen Gewebes behindert.
Trotz dieser Faktoren ist das Risiko durch strikte Mundhygiene, regelmäßige Prophylaxe und ggf. medikamentöse Unterstützung kontrollierbar.
Erfolgsraten auf einen Blick
Blutzuckerkontrolle | HbA1c-Bereich | Überlebensrate (1 Jahr) | Überlebensrate (5 Jahre) | Hauptrisiko |
Gut eingestellt | < 8% | 96,1% – 97,3% | 87,3% – 96,1% | Minimal |
Moderat eingestellt | 8,1% – 10% | ~90–93% | ~80–88% | Erhöhte Periimplantitis |
Schlecht eingestellt | > 10% | Deutlich reduziert | Deutlich reduziert | Hoher Knochenverlust |
Nicht-Diabetiker | N/A | ~97–98% | ~94–96% | Basisrisiko |
Quellen: PubMed Systematische Reviews (2022–2024), Fachportale für Implantologie.
Sind Sie ein Kandidat für Zahnimplantate?
Nicht jeder Diabetiker ist gleich, aber die große Mehrheit der gut eingestellten Patienten ist für eine Implantation geeignet. Die entscheidende Frage ist nicht das „Ob“, sondern das „Wie“. Ein erfahrener Implantologe wird die Entscheidung immer individuell und fachübergreifend treffen. In Deutschland arbeiten Zahnärzte hierfür oft eng mit dem behandelnden Diabetologen zusammen.
Anforderungen und Voruntersuchungen
Vor dem Eingriff sollte eine umfassende Diagnostik erfolgen:
- HbA1c-Messung: Idealerweise stabil unter 8%.
- Parodontaler Status: Bestehendes Zahnfleischbluten oder Entzündungen müssen vorab therapiert werden.
- DVT-Röntgen (3D): Beurteilung des verfügbaren Knochenvolumens mittels digitaler Volumentomographie.
- Anamnese der Diabetesdauer: Besteht die Erkrankung seit über 10 Jahren, sind Gewebeveränderungen wahrscheinlicher.
- Vaskuläres Screening: Prüfung auf Durchblutungsstörungen, die die Heilung verzögern könnten.
Medikamente und Begleitprotokolle
Klinische Evidenz zeigt, dass spezielle Protokolle die Erfolgschancen erhöhen:
- Antibiotika-Prophylaxe: Die Gabe von Antibiotika vor dem Eingriff hat sich bei Diabetikern bewährt. Die zusätzliche Verwendung von Chlorhexidin (0,12%) steigert die Erfolgsquote weiter.
- Bioaktive Oberflächen: Moderne Implantate mit speziellen Beschichtungen oder breiterem Durchmesser fördern die Einheilung bei schwieriger Knochenlage.
- Engmaschiges Monitoring: In Deutschland sind im ersten Jahr nach der Implantation häufigere Kontrolltermine Standard.
Checkliste: So Maximieren Sie Ihren Implantaterfolg
Patienten, die diese Schritte befolgen, erzielen Ergebnisse, die denen von Nicht-Diabetikern in nichts nachstehen:
- ✅ HbA1c-Wert optimieren: Zielwert unter 8% vor der Operation.
- ✅ Vorsorge treffen: Alle Parodontalerkrankungen im Vorfeld behandeln lassen.
- ✅ Strikte Mundhygiene: Zweimal täglich putzen, Interdentalbürsten nutzen und Mundspülungen verwenden.
- ✅ Nachsorge ernst nehmen: Regelmäßige Termine zur professionellen Zahnreinigung (PZR) wahrnehmen.
- ✅ Rauchstopp: Rauchen vervielfacht das Infektionsrisiko, besonders bei Diabetikern.
- ✅ Stabiler Blutzucker: Auch in den Wochen nach der OP ist eine konsequente Einstellung kritisch.
- ✅ Transparenz: Informieren Sie Ihren Zahnarzt über alle Medikamente (Metformin, Insulin etc.).
- ✅ Teamarbeit: Setzen Sie auf eine Koordination zwischen Hausarzt/Diabetologe und Zahnarzt.
Häufig Gestellte Fragen (FAQ)
Kann ich bei Typ-2-Diabetes Implantate bekommen?Kann ich bei Typ-2-Diabetes Implantate bekommen?
Ja. Die Erfolgsquote liegt bei ca. 93,67%, sofern der Blutzucker gut eingestellt ist. Ihr Zahnarzt wird Ihren HbA1c-Wert und den allgemeinen Gesundheitszustand prüfen. Die Kosten werden in Deutschland privat oder über Zusatzversicherungen abgerechnet, wobei die medizinische Notwendigkeit oft durch den Diabetologen gestützt werden kann.
Welcher HbA1c-Wert ist ideal?
Klinische Leitlinien empfehlen einen Wert von unter 8%. In diesem Bereich sind die Heilungschancen fast so hoch wie bei gesunden Patienten (bis zu 97,3%).
Heilen Implantate bei Diabetikern langsamer?
Ja, die Wundheilung kann verzögert sein. Mit der richtigen Vorsorge und antibiotischem Schutz heilen die meisten Implantate jedoch innerhalb von vier Monaten problemlos ein.
Ist Typ-1-Diabetes riskanter als Typ-2?
Aktuelle Daten zeigen, dass bei Typ-1-Diabetes ein höheres Risiko für Misserfolge besteht (Odds Ratio 4,47 vs. 1,77). Eine Behandlung ist möglich, erfordert aber ein noch konservativeres Vorgehen und eine sehr engmaschige Überwachung.
Wie oft muss ich zur Kontrolle?
Diabetiker sollten häufiger zur Nachschau – im ersten Jahr etwa alle 3 bis 4 Monate, danach halbjährlich. So können Entzündungen wie die periimplantäre Mukositis frühzeitig erkannt und behandelt werden.
Beeinflussen meine Medikamente den Eingriff?
Einige Wirkstoffe können die Heilung beeinflussen oder Wechselwirkungen mit der Anästhesie eingehen. Geben Sie Ihrem Behandler eine vollständige Liste Ihrer Medikation. In den meisten Fällen ist eine Anpassung unkompliziert und steht dem Implantat nicht im Wege.