Perdere un dente non è mai solo un problema estetico, specialmente nel contesto della salute moderna. Per le persone che soffrono di diabete, la perdita di un elemento dentale può rappresentare l’inizio di un circolo vizioso che compromette la nutrizione, il controllo metabolico e il benessere generale dell’organismo. La buona notizia per i pazienti in Italia è che gli impianti dentali per diabetici non sono più un tabù. Tuttavia, il successo dell’intervento dipende da una serie di variabili cliniche che devono essere analizzate minuziosamente prima di sedersi sulla poltrona del dentista. Un diabete gestito in modo approssimativo può compromettere seriamente la longevità degli impianti dentali e aumentare drasticamente il rischio di fallimento dell’intervento.
Perché Diabete e Perdita dei Denti sono Più Legati di Quanto Credi
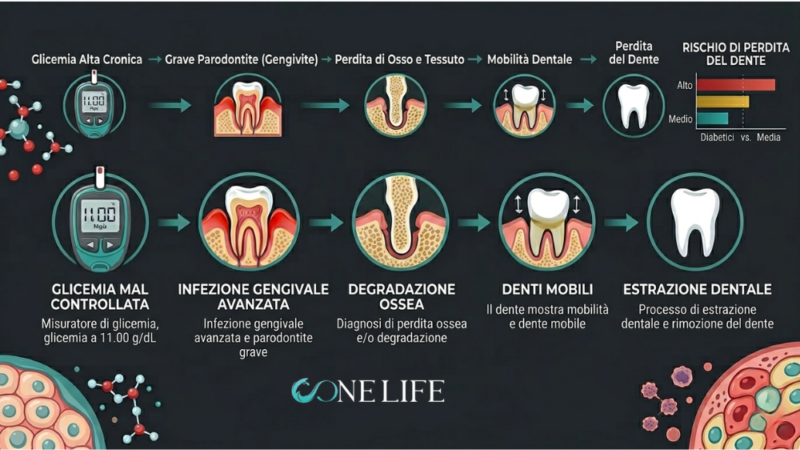
La relazione tra il diabete e la salute del cavo orale è di tipo bidirezionale, un concetto fondamentale spesso ribadito dai principali centri odontoiatrici italiani. Da un lato, un livello elevato di zuccheri nel sangue accelera le malattie gengivali e la mobilità dentale; dall’altro, la perdita dei denti limita la capacità del paziente di seguire una dieta nutriente ed equilibrata, essenziale per gestire la patologia diabetica stessa.
Dopo aver perso uno o più denti, i pazienti tendono inevitabilmente a evitare cibi che richiedono uno sforzo masticatorio maggiore, come verdure crude o proteine solide, orientandosi verso carboidrati più morbidi. Questo cambiamento alimentare porta spesso a una malnutrizione e a un peggioramento del controllo metabolico. Inoltre, il diabete favorisce un’infiammazione cronica sistemica. L’iperglicemia può causare la cosiddetta “bocca secca” (xerostomia), che aumenta il rischio di carie e parodontite (la comune “piorrea”), poiché la saliva non riesce più a contrastare efficacemente la proliferazione batterica. In questo stato infiammatorio, i batteri prosperano, portando a problemi parodontali molto più gravi rispetto ai soggetti sani.
In che Modo il Diabete Influenza l’Osteointegrazione
L’osteointegrazione è il processo biologico mediante il quale l’impianto dentale si fonde letteralmente con l’osso della mascella o della mandibola. È la base stessa su cui poggia il successo di ogni intervento di implantologia. Nei pazienti diabetici, questo delicato processo biologico deve affrontare sfide specifiche. L’iperglicemia cronica peggiora la densità minerale ossea e scatena uno stato pro-infiammatorio che riduce i livelli di IGF-1 (fattore di crescita insulino-simile), una proteina fondamentale per la sintesi della matrice ossea e la formazione di nuovo tessuto.
Il risultato di questo squilibrio chimico è una guarigione più lenta, fragile e meno prevedibile durante le settimane critiche che seguono l’inserimento della vite in titanio. I pazienti diabetici corrono quindi rischi maggiori di sviluppare la perimplantite (un’infiammazione dei tessuti attorno all’impianto) o di andare incontro a una mancata osteointegrazione. Tuttavia, la ricerca scientifica moderna ci dice che questi rischi sono ampiamente gestibili e modificabili attraverso protocolli clinici rigorosi: un dettaglio che cambia totalmente l’approccio alla pianificazione del trattamento.
Il Ruolo Fondamentale dell’Emoglobina Glicata (HbA1c)
In Italia, ogni odontoiatra esperto richiederà al paziente diabetico il valore dell’HbA1c (emoglobina glicata). Questo test misura la glicemia media degli ultimi 2-3 mesi ed è il predittore più affidabile per l’esito di un impianto. Clinicamente, le soglie di sicurezza sono molto chiare:
- HbA1c ≤ 8% → Diabete ben controllato: gli esiti degli impianti sono sovrapponibili a quelli dei pazienti non diabetici.
- HbA1c 8.1–10% → Diabete moderatamente controllato: esiste un rischio elevato che richiede protocolli chirurgici e farmacologici molto cauti.
- HbA1c > 10% → Diabete mal controllato: l’osteointegrazione è gravemente compromessa; il rischio di fallimento è altissimo e spesso l’intervento viene sconsigliato fino al miglioramento dei valori.
Quando il diabete è gestito correttamente (HbA1c sotto l’8%), le percentuali di sopravvivenza dell’impianto sono eccellenti, variando dal 96,1% al 97,3% a un anno dalla posa, e mantenendosi tra l’87,3% e il 96,1% a distanza di cinque anni. Si tratta di numeri estremamente rassicuranti, che rendono la riabilitazione orale possibile per la stragrande maggioranza dei diabetici italiani.
Tuttavia, i pazienti con un controllo glicemico scarso mostrano un quoziente di stabilità dell’impianto (ISQ) molto più basso nel periodo critico tra le 2 e le 12 settimane post-intervento. Più è basso il livello di controllo, più tempo sarà necessario affinché l’impianto raggiunga una stabilità di base. La maggior parte degli impianti, comunque, riesce a stabilizzarsi entro quattro mesi anche nei pazienti moderatamente scompensati, a patto che non siano presenti gravi complicazioni micro o macro-vascolari.
Diabete Controllato vs Non Controllato: Le Differenze
Il contrasto tra un diabete ben gestito e uno trascurato è lampante nei risultati clinici. Uno studio su pazienti con diabete di Tipo 2 ben controllato ha evidenziato un tasso di successo del 97,2% a un anno. Al contrario, il diabete non controllato (HbA1c superiore all’8%) danneggia i parametri di salute perimplantare, inclusa la perdita ossea marginale e l’aumento della profondità di sondaggio delle gengive.
Secondo i dati pubblicati su PubMed, nei pazienti con HbA1c tra l’8,0% e l’8,9%, il tasso di fallimento dell’impianto raggiunge circa il 9%. Se il controllo glicemico peggiora ulteriormente, la sopravvivenza crolla: i pazienti nella fascia HbA1c 11,0–11,9% registrano una sopravvivenza di appena il 75%. La stabilizzazione della glicemia prima dell’intervento non è un suggerimento facoltativo, ma è il fattore determinante per il sorriso a lungo termine.
Il Pericolo della Perimplantite nei Diabetici
La perimplantite è l’infiammazione dei tessuti che circondano l’impianto ed è la causa principale del fallimento implantare tardivo. Il diabete amplifica questo rischio in modo considerevole. Gli studi dimostrano che i diabetici hanno una probabilità da 1,9 a 4,1 volte superiore di sviluppare perimplantite rispetto ai non diabetici.
I motivi biologici dietro questo aumento di rischio includono:
- Risposta immunitaria compromessa: ridotta capacità di combattere le infezioni batteriche intorno alla vite.
- Guarigione ritardata delle ferite: la chiusura più lenta dei tessuti molli prolunga la “finestra” di vulnerabilità alle infezioni dopo l’intervento.
- Infiammazione cronica: i marcatori infiammatori sistemici restano elevati, colpendo i tessuti gengivali.
- Riduzione della riparazione del collagene: i pazienti diabetici producono prodotti finali di glicosilazione che inibiscono la rigenerazione del collagene nei tessuti peri-implantari.
Fortunatamente, in Italia, questo rischio viene gestito con successo attraverso sedute di igiene professionale periodiche e protocolli farmacologici mirati.
Percentuali di Successo: Cosa Dicono i Numeri
Controllo Glicemico | Range HbA1c | Sopravvivenza (1 Anno) | Sopravvivenza (5 Anni) | Rischio Principale |
Ben controllato | < 8% | 96.1% – 97.3% | 87.3% – 96.1% | Minimo |
Moderato | 8.1% – 10% | ~90–93% | ~80–88% | Perimplantite elevata |
Scompensato | > 10% | Molto ridotta | Molto ridotta | Fallimento e perdita ossea |
Non diabetico | N/A | ~97–98% | ~94–96% | Basale |
Fonti: Revisioni sistematiche PubMed (2022–2024), Cureus, Frontiers in Pharmacology.
Sei un Candidato Ideale per gli Impianti se soffri di Diabete?
Non tutti i pazienti diabetici sono uguali, ma la stragrande maggioranza dei pazienti “compensati” può tranquillamente sottoporsi all’intervento. Il punto non è se hai il diabete, ma quanto bene lo controlli. In una clinica odontoiatrica italiana d’eccellenza, il chirurgo non prenderà mai una decisione basata solo sulla diagnosi, ma effettuerà una valutazione multidisciplinare e personalizzata.
È utile cambiare prospettiva: invece di chiedersi “posso mettere gli impianti nonostante il diabete?”, la domanda corretta è: “cosa devo fare affinché i miei impianti abbiano successo?“. Nella maggior parte dei casi, la risposta è positiva se si segue il giusto percorso di preparazione.
Requisiti e Valutazione Pre-Chirurgica
Prima di procedere, lo specialista italiano effettuerà una valutazione completa che include:
- Misurazione HbA1c: idealmente sotto l’8% prima di fissare l’intervento.
- Valutazione parodontale completa: ogni segno di gengivite o parodontite deve essere curato e stabilizzato.
- Analisi della densità ossea: tramite scansione CBCT (TAC dentale 3D) per valutare il volume osseo disponibile.
- Anzianità della malattia: un diabete presente da oltre 10 anni può aver causato micro-lesioni ai tessuti che richiedono maggiore attenzione.
- Screening vascolare: le complicazioni ai vasi sanguigni influenzano direttamente la capacità di guarigione.
- Revisione dei farmaci: alcuni farmaci antidiabetici interagiscono con il processo di rigenerazione ossea.
Farmaci, Antibiotici e Protocolli Speciali
L’evidenza clinica supporta l’uso di protocolli aggiuntivi per migliorare i risultati:
- Profilassi antibiotica: l’uso di antibiotici prima e dopo l’inserimento dell’impianto aumenta drasticamente le probabilità di successo. L’uso di collutorio alla clorexidina allo 0,12% è ormai uno standard in Italia.
- Superfici implantari bioattive: l’uso di impianti con superfici trattate per favorire l’osteointegrazione è particolarmente indicato per i diabetici.
- Monitoraggio post-operatorio frequente: controlli più ravvicinati durante il primo anno sono la norma per i pazienti diabetici.
- Cure coordinate: il dentista e l’endocrinologo (o il medico di base) devono comunicare per allineare l’intervento ai periodi di miglior controllo metabolico del paziente.
Check-list per il Successo del tuo Impianto Dentale
Questi passaggi sono basati su evidenze scientifiche e sono direttamente applicabili. Seguendoli, i risultati sono paragonabili a quelli dei non diabetici:
- ✅ Raggiungi un’HbA1c sotto l’8% prima della chirurgia.
- ✅ Cura tutte le infiammazioni gengivali prima dell’intervento.
- ✅ Igiene orale domiciliare impeccabile: spazzolino, filo interdentale e scovolino ogni giorno.
- ✅ Non mancare ai controlli: la diagnosi precoce di una mucosite impedisce la progressione verso la perimplantite.
- ✅ Smetti di fumare: il fumo amplifica i rischi già esistenti di infezione e perdita ossea.
- ✅ Segui rigorosamente il piano terapeutico del diabete nelle settimane vicine all’operazione.
- ✅ Informa il dentista di ogni farmaco che assumi (insulina, metformina, integratori).
- ✅ Approccio multidisciplinare: assicurati che il tuo dentista lavori in sinergia con il tuo medico curante.
Domande Frequenti
Posso mettere gli impianti se ho il diabete di Tipo 2?
Certamente. Il tasso di successo complessivo è di circa il 93,67%, a patto che i livelli glicemici siano ben controllati. Lo specialista valuterà la tua salute generale prima di procedere.
Quale livello di HbA1c è richiesto per gli impianti?
La maggior parte delle linee guida internazionali e italiane raccomanda un valore di HbA1c inferiore all’8%. In questa fascia, la sopravvivenza dell’impianto è simile a quella dei pazienti sani.
Il diabete rende la guarigione più dolorosa?
No, il dolore non aumenta, ma la guarigione può essere più lenta. Con i giusti protocolli di igiene e antibiotici, la maggior parte dei pazienti guarisce senza alcun problema significativo.
Il diabete di Tipo 1 è più rischioso del Tipo 2 per gli impianti?
Sì, i dati attuali indicano che i fallimenti sono più probabili nel Tipo 1 rispetto al Tipo 2 (rapporto di rischio 4,47 contro 1,77). Questo non preclude l’intervento, ma richiede un approccio molto più conservativo e controlli molto più frequenti.
Quanto spesso devo fare i controlli dopo l'intervento?
Più spesso dei non diabetici: in genere ogni 3-4 mesi per il primo anno, poi ogni 6 mesi. Il monitoraggio regolare permette di intercettare ogni piccola infiammazione sul nascere.
I farmaci per il diabete possono influenzare l'impianto?
Sì, alcuni farmaci influenzano la guarigione ossea o possono interagire con l’anestesia. È fondamentale fornire al dentista la lista completa dei farmaci. In quasi tutti i casi, è sufficiente un piccolo aggiustamento del piano terapeutico.