Gli impianti dentali rappresentano oggi una delle soluzioni di sostituzione dei denti più affidabili della dentistia moderna. Tuttavia, come ogni procedura chirurgica, comportano dei rischi. Questa guida analizza tutto ciò che occorre sapere sui rischi della chirurgia implantare: i tassi reali di complicazione, i fattori che aumentano il rischio individuale e i passi pratici per rendere un esito negativo estremamente improbabile.
Gli impianti dentali sono sicuri?
Il tasso medio di fallimento degli impianti dentali è di circa il 3,1% a livello mondiale. Questa cifra significa che il tasso di successo degli impianti dentali supera il 96%. Quindi la risposta è sì: gli impianti dentali sono sicuri se eseguiti da un odontoiatra qualificato o da un chirurgo maxillo-facciale su un paziente idoneo. Decenni di ricerca clinica supportano il loro utilizzo e milioni di impianti vengono inseriti con successo ogni anno in Italia e nel mondo.
Detto questo, come per ogni intervento chirurgico, possono verificarsi delle complicazioni. Vediamo quali sono, quanto sono comuni e cosa si può fare per ridurle al minimo.
Quali sono i rischi più comuni degli impianti dentali?
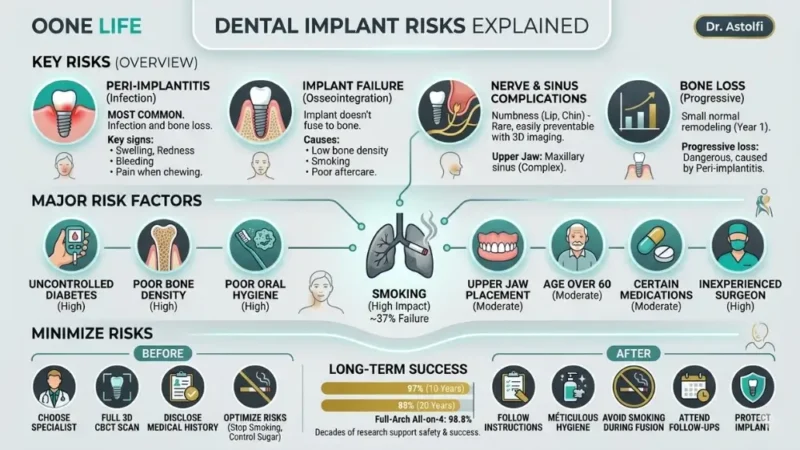
La maggior parte delle complicazioni post-operatorie rientra in un numero ristretto di categorie ben documentate dalla letteratura clinica:
Infezione e Peri-implantite
La peri-implantite è la complicazione più frequente in implantologia. Si tratta essenzialmente di una malattia gengivale che colpisce l’area intorno all’impianto: un’infezione batterica che causa l’infiammazione dei tessuti molli e, se non trattata, una progressiva perdita ossea attorno alla vite in titanio.
La ricerca conferma che il rischio di fallimento precoce diminuisce significativamente dopo il primo anno. Ciò significa che la finestra post-chirurgica è la fase più critica per la stabilità dell’impianto.
Segnali chiave da monitorare:
- Gonfiore, arrossamento o sanguinamento intorno all’impianto.
- Dolore o fastidio durante la masticazione.
- Un sapore o un odore sgradevole persistente in bocca.
- Recessione visibile del tessuto gengivale attorno all’impianto.
Fallimento dell’impianto e problemi di osteintegrazione
L’osteintegrazione è il processo biologico mediante il quale l’impianto in titanio si fonde con l’osso mascellare o mandibolare. Quando questo processo fallisce, l’impianto diventa instabile e deve essere rimosso.
I problemi di osteintegrazione sono più probabili quando:
- La densità ossea o il volume dell’osso sono insufficienti.
- Il paziente è un forte fumatore.
- Non vengono seguite le istruzioni di cura post-operatoria.
- L’impianto viene inserito nell’arcata superiore (mascella), dove l’osso è naturalmente meno denso.
Danni ai nervi e complicazioni sinusali
È importante notare che i danni permanenti ai nervi sono rari e facilmente prevenibili con una corretta diagnostica 3D (TAC Cone Beam) pre-operatoria. Tuttavia, se un impianto è posizionato troppo vicino al nervo alveolare inferiore, il paziente può avvertire intorpidimento, formicolio o alterata sensibilità al labbro, al mento o alla lingua. Nella stragrande maggioranza dei casi, si tratta di un fenomeno temporaneo.
Per gli impianti nell’arcata superiore, può essere interessato il seno mascellare. L’intervento di rialzo del seno mascellare è una procedura comune in Italia per aumentare il volume osseo, ma richiede uno specialista con esperienza specifica in ricostruzioni complesse per evitare sinusiti o perforazioni della membrana.
Perdita ossea intorno all’impianto
Un piccolo rimodellamento osseo è considerato normale nel primo anno. Ciò che non è normale è la perdita ossea progressiva, che può destabilizzare l’impianto nel tempo. Una revisione sistematica del 2024 ha rilevato che la perdita ossea marginale media è di circa l’1%, una cifra modesta. Valori superiori sono tipicamente associati a peri-implantite non trattata o sovraccarico meccanico dovuto a una corona protesica mal posizionata.
Quali fattori aumentano i rischi degli impianti dentali?
La ricerca ha identificato fattori legati al paziente e alla procedura che aumentano la probabilità di complicazioni:
- Fumo: È il singolo fattore di rischio controllabile più impattante. Il fumo è associato a circa il 37% dei fallimenti implantari. La nicotina riduce il flusso sanguigno alle gengive, rallenta la guarigione e aumenta significativamente il rischio di infezione.
- Diabete non controllato: Influisce sulla capacità del corpo di guarire e combattere le infezioni. Un diabete ben controllato non squalifica il paziente, ma richiede una gestione attenta dei livelli di zucchero nel sangue prima e dopo l’intervento.
- Scarsa igiene orale: I batteri si accumulano rapidamente. I pazienti che faticano a mantenere una corretta igiene domiciliare sono ad alto rischio di perimplantite.
- Farmaci specifici: I bifosfonati (usati per l’osteoporosi), gli immunosoppressori e alcuni anticoagulanti possono influenzare la guarigione ossea.
Fattore di Rischio | Impatto sul Fallimento |
Fumo | Alto – legato a ~37% dei fallimenti |
Diabete non controllato | Alto |
Scarsa densità ossea | Alto |
Scarsa igiene orale | Alto |
Posizionamento arcata sup. | Moderato |
Età superiore a 60 anni | Moderato |
Chirurgo inesperto | Alto |
Come ridurre al minimo i rischi dell’impianto dentale
La buona notizia è che la maggior parte dei rischi è influenzata dalle scelte effettuate prima e dopo il trattamento.
Prima dell’intervento:
- Scegli uno specialista, non un generalista. Questa è la decisione più importante. Cerca un chirurgo con formazione specifica in chirurgia orale, implantologia o parodontologia. Chiedi: “Quanti impianti inserisce all’anno?”
- Esigi una scansione 3D (TAC CBCT). Una panoramica tradizionale non basta. La TAC 3D fornisce una mappa precisa del volume osseo e della posizione dei nervi.
- Ottimizza la salute generale. Se fumi, riduci o smetti almeno 2–4 settimane prima. Se hai il diabete, collabora con il tuo medico per stabilizzare la glicemia.
Dopo l’intervento:
- Segui scrupolosamente le istruzioni post-operatorie. Antibiotici e antinfiammatori sono prescritti per prevenire complicazioni. Completa sempre il ciclo.
- Igiene orale meticolosa. Spazzolamento delicato, collutori antibatterici e l’uso di scovolini interdentali sono fondamentali durante la guarigione.
- Frequenta tutti gli appuntamenti di controllo. I segni precoci di peri-implantite sono gestibili se presi in tempo, ma diventano irreversibili se ignorati.
Perché un dentista potrebbe sconsigliare un impianto?
Un dentista responsabile non consiglierà un impianto se i rischi superano i benefici. Questa è buona pratica clinica.
Le controindicazioni più frequenti includono:
- Volume osseo insufficiente: Se l’osso si è riassorbito a causa di parodontite o perdita dei denti prolungata. Spesso si risolve con un innesto osseo.
- Malattie sistemiche attive: Tumori recenti, radioterapia alla testa o al collo o malattie autoimmuni gravi possono compromettere la guarigione.
- Parodontite attiva: Inserire un impianto in un sito infetto porta quasi certamente al fallimento. L’infezione deve essere risolta prima della chirurgia.
Domande Frequenti
Qual è il rischio più comune?
La peri-implantite, un’infezione batterica trattabile se diagnosticata precocemente attraverso sedute regolari di igiene professionale.
Qual è il tasso di successo a lungo termine degli impianti dentali?
Circa il 97% a 10 anni. Studi del 2024 confermano che oltre l’80% degli impianti funziona perfettamente anche dopo 20 anni.
L'intervento è doloroso?
Sotto anestesia locale, non si avverte alcun dolore. Il fastidio post-operatorio nei primi 3 giorni è paragonabile a quello di un’estrazione e si gestisce facilmente con i normali analgesici.
Chi non può mettere impianti?
Pazienti con diabete scompensato, parodontite non curata o che hanno subito radioterapia recente. Anche alcuni farmaci per l’osteoporosi richiedono cautela.
Quanto durano gli impianti dentali?
Con una manutenzione corretta, possono durare tutta la vita. In media, 4 impianti su 5 sono ancora perfetti dopo 20 anni.

