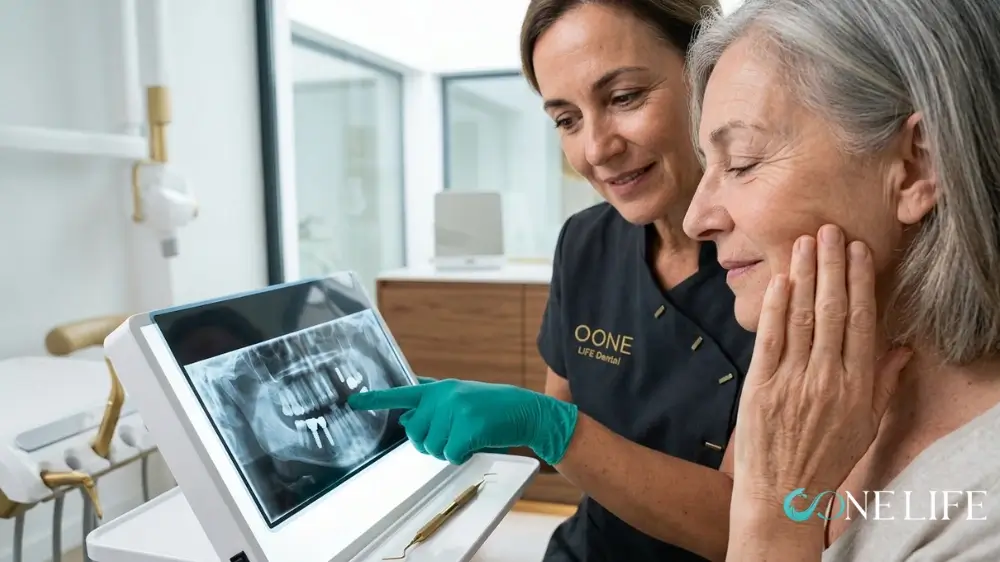
Les implants dentaires représentent l’un des traitements les plus fiables de la dentisterie moderne. Cependant, ils ne sont pas exempts de risques. Si la grande majorité des implants durent des décennies sans souci, un faible pourcentage peut présenter des complications après avoir été intégrés à l’os. C’est ce que l’on appelle un échec tardif de l’implant dentaire.
Si votre implant est en place depuis des mois, voire des années, et que vous commencez à remarquer une anomalie, ce guide est fait pour vous. Vous y trouverez des réponses claires, basées sur des preuves scientifiques, pour comprendre pourquoi un échec implantaire tardif survient, comment le détecter précocement et quelles sont vos options de traitement.
Qu’est-ce qu’un échec tardif de l’implant dentaire ?
On parle d’échec tardif lorsqu’un implant dentaire se stabilise mal ou tombe alors que le processus d’ostéointégrationétait terminé. L’échec de l’implant dentaire survient donc à partir de 3 mois après l’opération.
Il est crucial de faire la distinction entre deux types d’échecs :
- L’échec précoce : Il survient avant ou pendant l’ostéointégration, généralement dans les trois premiers mois suivant la chirurgie. Dans ce cas, l’implant n’a jamais vraiment « pris » dans l’os.
- L’échec tardif : C’est le plus déroutant pour le patient. Il se produit une fois que l’implant est fonctionnel — c’est-à-dire après la pose de la couronne, alors que vous mangez, parlez et vivez normalement avec lui depuis longtemps.
Quelle est la fréquence réelle de ces échecs ?
Soyons rassurants : les implants dentaires affichent des taux de réussite exceptionnels. Les études cliniques récentes montrent des taux de succès compris entre 96 % et 98 % sur une période de 10 ans. En examinant des données sur le long terme, on estime que le taux de survie est de 97 % à 10 ans et reste très élevé, autour de 75 %, même après 20 ans.
Il est intéressant de noter que les échecs précoces représentent environ 83 % de la totalité des complications, tandis que l’échec tardif ne concerne que 16 % des cas problématiques. Voici quelques chiffres clés à retenir :
- La péri-implantite — la cause principale d’échec tardif — est détectée chez 34 % des patients souffrant d’une perte d’implant.
- Le risque augmente significativement avec l’âge : les patients de 60 à 79 ans présentent un taux d’échec plus élevé que les moins de 40 ans, avec un risque relatif de 2,24. Cela s’explique souvent par une densité osseuse moindre ou des pathologies systémiques associées.
Signes d’alerte : Votre implant est-il en train de faillir ?
L’une des choses les plus importantes à comprendre est qu’un échec d’implant ne survient presque jamais du jour au lendemain. Il existe souvent une fenêtre de plusieurs semaines, voire de plusieurs mois, durant laquelle une intervention rapide peut encore sauver l’implant.
Si vous observez l’un des symptômes suivants, contactez immédiatement votre chirurgien-dentiste :
- Douleur ou inconfort persistant autour de l’implant.
- Gencives gonflées, rouges ou saignements fréquents lors du brossage.
- Mobilité de l’implant : si vous sentez que la dent bouge, même très légèrement.
- Difficultés inhabituelles lors de la mastication.
- Rétractation de la gencive (le métal de l’implant devient visible).
- Goût désagréable ou mauvaise haleine persistante localisée.
Pourquoi un implant échoue-t-il après avoir été intégré ?
Un échec tardif est rarement dû à une seule cause isolée. C’est presque toujours le résultat d’une combinaison de facteurs biologiques, mécaniques ou liés au mode de vie.
La Péri-implantite
La péri-implantite est une infection bactérienne qui s’attaque aux tissus et à l’os entourant l’implant. Imaginez une parodontite (maladie des gencives), mais sur un implant plutôt que sur une dent naturelle. Sans traitement, elle provoque une perte osseuse progressive. Le véritable danger est son caractère souvent indolore au début : les dégâts peuvent être considérables avant que la douleur n’apparaisse. C’est pourtant la cause d’échec la plus évitable par une hygiène rigoureuse.
La surcharge occlusale et le stress mécanique
La surcharge survient quand un implant subit une force de pression excessive lors de la mastication. À terme, ce stress provoque une perte osseuse marginale, c’est-à-dire l’érosion de l’os au niveau du col de l’implant. Cela concerne particulièrement les implants placés au fond de la bouche (molaires), où la force de morsure est la plus puissante.
Pathologies et traitements médicaux
Certaines conditions de santé influencent la vitalité de l’os autour de l’implant :
- Le diabète : Un diabète mal équilibré affecte la réponse immunitaire et la capacité de guérison des tissus.
- La radiothérapie : Les traitements au niveau de la tête ou du cou altèrent gravement la circulation sanguine dans la mâchoire.
- Les bisphosphonates : Utilisés contre l’ostéoporose, ces médicaments peuvent interférer avec le renouvellement naturel de l’os.
Tabagisme, bruxisme et hygiène bucco-dentaire
Le tabac est un facteur de risque majeur. La nicotine réduit l’apport sanguin aux gencives, empêchant l’organisme de maintenir une ostéointégration saine. Le bruxisme (grincement des dents) soumet l’implant à des forces latérales répétitives pour lesquelles il n’a pas été conçu, accélérant l’usure mécanique. Enfin, une mauvaise hygiène bucco-dentaire est le moteur principal de la péri-implantite. Le biofilm bactérien s’accumule et déclenche le processus inflammatoire destructeur.
Tableau récapitulatif des facteurs de risque (Données 2026)
Facteur de Risque | Mécanisme de l’échec tardif | Niveau de preuve |
Péri-implantite | Infection détruisant l’os de soutien | Très Élevé (Cause n°1) |
Tabagisme | Réduit le flux sanguin et la régénération | Très Élevé |
Antécédents de parodontite | Prédisposition aux maladies osseuses | Élevé |
Bruxisme (grincement) | Surcharge mécanique et micro-fissures | Moyen à Élevé |
Radiothérapie (tête/cou) | Altère la vitalité osseuse à long terme | Très Élevé |
Diabète non contrôlé | Réduit l’immunité et la cicatrisation | Élevé |
Mauvaise hygiène | Accumulation de plaque et infection | Très Élevé |
Peut-on remplacer un implant qui a échoué ?
La réponse est oui, dans la majorité des cas. Un échec tardif n’est pas une fatalité définitive. Cependant, les options dépendent de l’importance de la perte osseuse.
- Remplacement immédiat : Si la perte osseuse est minime, un nouvel implant (souvent d’un diamètre légèrement supérieur) peut être posé lors de la même séance.
- Remplacement différé avec greffe : Si l’os est trop endommagé, il faut d’abord reconstruire le site par une greffe osseuse ou une régénération osseuse guidée (ROG). Une fois la guérison terminée (quelques mois), un nouvel implant peut être installé.
- Solutions alternatives : Si le terrain n’est plus favorable, on peut envisager un pont (bridge) ou d’autres types de prothèses.
Comment réduire drastiquement le risque d’échec ?
La prévention est la clé de la longévité de votre sourire. La plupart des facteurs de risque sont modifiables :
- Avant le traitement : Divulguez tout votre historique médical à votre spécialiste. Traitez toute maladie des gencives existante avant la pose. Arrêtez de fumer plusieurs semaines avant l’intervention.
- Après le traitement : Brossez-vous les dents deux fois par jour et utilisez impérativement des brossettes interdentaires ou du fil dentaire spécifique pour implants. Les brosses classiques ne suffisent pas pour nettoyer sous les couronnes.
- Maintenance professionnelle : Réalisez un détartrage et un contrôle chez votre dentiste au moins tous les six mois.
- Protection nocturne : Si vous grincez des dents, portez une gouttière de protection pour éviter la surcharge mécanique.
Pourquoi le choix de la clinique est-il crucial ?
La survie à long terme de votre implant dépend des décisions prises bien avant l’acte chirurgical. C’est un point fondamental pour les patients qui envisagent des soins à l’étranger. Les économies réalisées dans des pays comme la Turquie sont réelles — un implant dentaire en Turquie coûte généralement entre 400 € et 700 €, contre 1 500 € à 2 500 € dans les cabinets privés en France ou en Belgique.
Cependant, que ce soit près de chez vous ou à l’étranger, voici les critères non négociables :
- Qualifications du spécialiste : Votre chirurgien doit être un stomatologue, un chirurgien maxillo-facial ou un parodontiste qualifié, et non un dentiste généraliste pratiquant l’implantologie occasionnellement.
- Marques d’implants Premium : Exigez des systèmes reconnus mondialement comme Straumann, Nobel Biocare ou Neodent. Ces marques disposent de décennies de recul clinique et vous garantissent de trouver des pièces de rechange partout dans le monde.
- Diagnostic avancé : Un scanner 3D (Cone Beam) avant le traitement est la norme de soins ; ce n’est pas une option.
- Suivi structuré : Une clinique qui pose l’implant et vous laisse sans protocole de suivi est un signal d’alarme.
FAQ
Combien de temps après la pose un échec tardif peut-il survenir ?
On définit l’échec implantaire tardif comme toute défaillance survenant plus de trois mois après la pose. En pratique, cela peut arriver à n’importe quel moment de la vie fonctionnelle de l’implant — des mois ou même de nombreuses années après la fixation de la couronne.
Quelle est la cause la plus fréquente de l'échec tardif d'un implant dentaire ?
La péri-implantite est la cause principale, présente chez 34 % des patients souffrant d’une perte d’implant tardive. Il s’agit d’une infection bactérienne des tissus et de l’os entourant l’implant. Elle est largement évitable grâce à une hygiène bucco-dentaire rigoureuse et un entretien professionnel régulier.
Puis-je faire remplacer un implant après un échec tardif ?
Oui. Des études démontrent un taux de survie à un an de 89,4 % pour les implants placés sur des sites ayant déjà connu un échec. La variable déterminante est la quantité d’os restant, c’est pourquoi il est crucial de réagir rapidement dès l’apparition des signes d’alerte.
Le tabagisme affecte-t-il réellement la survie de l'implant à long terme ?
Oui, de manière significative. Le tabacaltère la circulation sanguine vers les gencives et l’os, réduisant la capacité des tissus à maintenir une ostéointégrationsaine après des années de fonction.
À quelle fréquence dois-je faire contrôler mes implants ?
Au minimum tous les six mois, idéalement lors de votre examen dentaire de routine. Si vous avez des antécédents de maladie des gencives, de bruxisme ou d’autres facteurs de risque systémiques, un suivi plus fréquent est fortement conseillé.
Peut-on prévenir totalement l'échec tardif de l'implant ?
Pas avec une certitude absolue, mais le risque peut être drastiquement réduit. L’alliance d’une excellente hygiène, d’un suivi professionnel régulier, de changements de mode de vie (comme l’arrêt du tabac) et du choix d’une clinique de haute qualité offrant des protocoles de suivi rigoureux donne à votre implant les meilleures chances de durer toute une vie.
L'échec tardif est-il plus grave que l'échec précoce ?
À bien des égards, oui. L’échec tardif est souvent associé à une perte osseuse plus importante. De plus, le délai entre le diagnostic et le retrait tend à être plus long, ce qui signifie que les dommages s’accumulent davantage. Enfin, comme il survient après la pose de la prothèse finale, sa résolution est plus complexe et plus coûteuse.