Perdere un dente a causa di una malattia gengivale non deve rappresentare la fine definitiva del tuo sorriso. Oggi, gli impianti dentali parodontite sono una realtà accessibile e sicura. Sebbene l’infezione possa sembrare un ostacolo insormontabile, la restaurazione estetica e funzionale è assolutamente possibile una volta che l’infiammazione è stata portata sotto stretto controllo medico. Trattando con cura la parodontite sottostante, i tuoi nuovi denti possono poggiare sulla base sana e robusta di cui hanno bisogno per durare tutta la vita.
Come la Parodontite Influisce Sugli Impianti Dentali
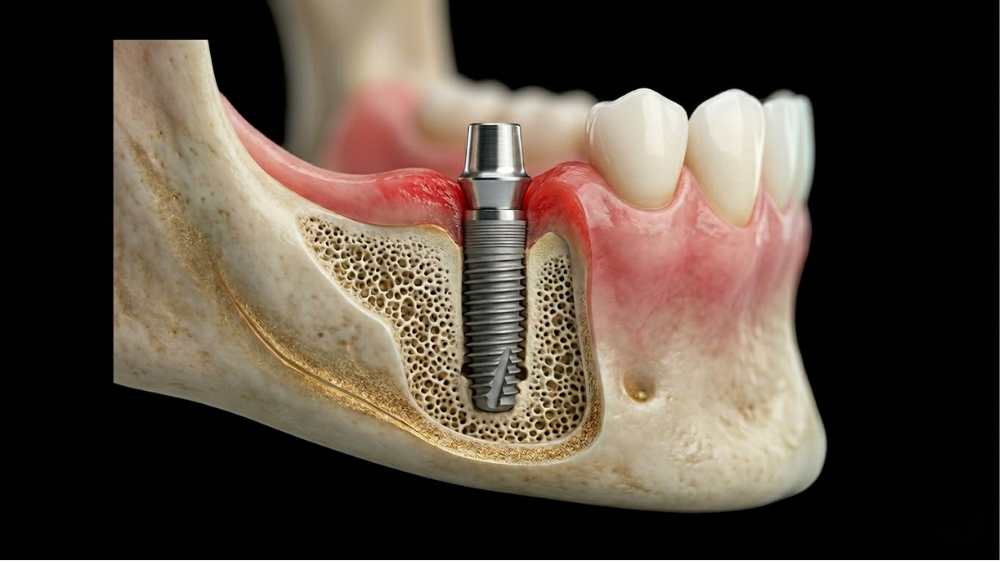
Quando parliamo di malattie gengivali nel contesto dell’implantologia, ci riferiamo alla salute della vera e propria “ancora” dei tuoi denti. La parodontite è un’infezione infiammatoria che attacca attivamente l’osso mascellare e i tessuti connettivi circostanti. Poiché un impianto dentale richiede un legame estremamente solido con l’osso per rimanere in posizione, qualsiasi residuo di infezione può trasformarsi in un problema critico.
Il rischio primario è il fallimento implantare precoce. Per ottenere un risultato che duri nel tempo, l’osso deve crescere attorno all’impianto in titanio attraverso un processo chiamato osteointegrazione. Se durante l’intervento chirurgico sono presenti batteri attivi, questi possono scatenare una risposta immunitaria avversa che impedisce tale fusione vitale. Inoltre, i pazienti con una storia clinica di parodontite sono statisticamente più soggetti alla perimplantite, una condizione infiammatoria che colpisce i tessuti attorno all’impianto già inserito.
I Numeri Della Ricerca: Impianti Dentali e Parodontite
Il successo degli impianti dentali parodontite è ampiamente documentato da numerosi dati clinici raccolti qui in Italia e nel resto d’Europa. Sebbene un passato segnato dalla malattia parodontale aggiunga un livello di complessità al caso clinico, le statistiche evidenziano che, con un intervento preventivo adeguato, i risultati rimangono straordinariamente positivi per la stragrande maggioranza dei pazienti. I moderni protocolli odontoiatrici italiani si sono evoluti al punto che anche chi ha perso denti a causa di gravi infezioni può oggi aspirare a una stabilità masticatoria a lungo termine.
Le ricerche nel settore indicano che per i pazienti con una storia orale sana, i tassi di successo degli impianti si attestano tra il 95% e il 98%. Per coloro che presentano una storia di parodontite trattata e stabilizzata, il tasso di successo rimane comunque eccellente, aggirandosi solitamente tra il 90% e il 92%. Tuttavia, il termine “trattata” rappresenta la distinzione fondamentale: gli impianti inseriti in una zona con infezione ancora attiva affrontano un rischio di fallimento drasticamente superiore, spesso imprevedibile.
Condizione di salute orale | Tasso di successo (a 10 anni) | Fattore di rischio principale |
Gengive sane | 98% | Sovraccarico meccanico |
Parodontite trattata | 92% | Perimplantite |
Parodontite attiva | < 70% | Mancata osteointegrazione |
Come illustra chiaramente la tabella sopra, la differenza tra una restaurazione di successo e un fallimento risiede quasi sempre nella meticolosa preparazione pre-chirurgica svolta dal professionista.
Preparare le Gengive per la Restaurazione del Sorriso
Il percorso terapeutico prevede un approccio multi-fase, studiato su misura in base alla gravità della perdita ossea e tissutale riscontrata nel paziente. Seguendo questi passaggi fondamentali, la risposta infiammatoria viene disattivata, permettendo all’organismo di concentrare tutte le sue energie cellulari sull’osteointegrazione, anziché dover combattere costantemente contro la proliferazione dei batteri.
Fase 1: Terapia Parodontale e Levigatura Radicolare
La prima linea di difesa è rappresentata dalla levigatura radicolare (scaling e root planing), spesso indicata dai pazienti come “pulizia profonda delle radici”. A differenza di una normale igiene professionale semestrale, questa procedura agisce molto al di sotto della linea gengivale per rimuovere tartaro e placca dalle tasche parodontali che si sono formate attorno ai denti naturali superstiti. Rendendo le radici dei denti perfettamente lisce, diventa molto più difficile per i batteri riattaccarsi e causare danni.
In molti casi clinici in Italia, questa fase viene supportata da una terapia antimicrobica mirata o dall’uso del laser per eliminare i patogeni più resistenti. L’obiettivo finale di questa fase è la “riduzione della tasca”. Quando le gengive tornano in salute, esse aderiscono perfettamente al dente o al pilastro implantare. Il progresso verso la chirurgia inizia solo quando queste tasche si sono ristrette fino a raggiungere una profondità sicura di 3 millimetri o meno.
Fase 2: Innesto Osseo e Grande Rialzo del Seno Mascellare
Se la malattia gengivale è stata presente per un lungo periodo, essa porta inevitabilmente al riassorbimento osseo. Poiché un impianto necessita di un volume specifico di osso per rimanere stabile e sicuro, un osso mascellare assottigliato o rientrato deve essere necessariamente rinforzato. È qui che l’innesto osseo diventa un passaggio essenziale e imprescindibile. Utilizzando materiali da innesto biomimetici nell’area della perdita, il corpo viene stimolato a rigenerare la propria struttura ossea naturale.
Per gli impianti da inserire nell’arcata superiore, potrebbe rendersi necessario un grande rialzo del seno mascellare nel caso in cui la cavità sinusale sia troppo vicina alla cresta ossea. Questa procedura sposta delicatamente la membrana del seno per creare lo spazio necessario all’inserimento di nuovo osso. Sebbene questi passaggi possano allungare i tempi complessivi del trattamento, essi rappresentano la reale differenza tra un impianto che fallisce entro pochi mesi e uno che rimane funzionale e splendente per decenni.
Gengive Sane vs Parodontite Trattata: le Differenze
Il tuo piano di mantenimento deve essere strettamente personalizzato in base alla tua storia clinica. Come mostrato nel confronto tecnico sottostante, i pazienti che hanno superato una parodontite necessitano di un programma di igiene e controllo molto più frequente e proattivo rispetto alla media. Questo garantisce che ogni minimo segno di infiammazione ricorrente venga identificato tempestivamente, prima che possa minimamente intaccare la stabilità dell’impianto appena inserito.
Caratteristica | Parametro Gengive Sane | Parametro Parodontite Trattata |
Profondità tasche gengivali | 1–3 mm | 3 mm (Stabile) |
Densità ossea di base | Naturalmente sufficiente | Spesso integrata con innesti |
Tempo di guarigione iniziale | 3–4 mesi | 6–9 mesi (causa innesti) |
Ciclo di mantenimento igienico | Ogni 6 mesi | Ogni 3–4 mesi |
Obiettivo primario della cura | Integrazione semplice | Prevenzione infezioni & Integrazione |
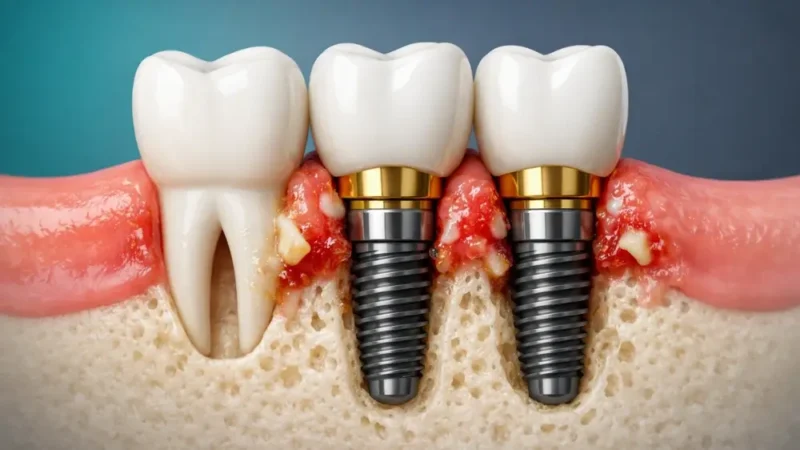
Cura Post-implantare: Come Prevenire la Perimplantite
La minaccia più subdola per un impianto in un paziente con una storia di malattia gengivale è senza dubbio la perimplantite. Si tratta di un’infezione aggressiva che attacca i tessuti e l’osso che circondano il perno implantare. A differenza di un dente naturale, un impianto non possiede le stesse barriere ligamentarie protettive; per questo motivo, un’eventuale infezione può raggiungere l’osso in modo molto più rapido e distruttivo.
Il piano d’azione per proteggere il tuo investimento è semplice nella teoria, ma richiede estrema disciplina: non bisogna mai saltare nemmeno un giorno di igiene. Il brossaggio quotidiano e l’uso del filo interdentale sono assolutamente obbligatori, ma l’impiego di strumenti specifici come gli scovolini interdentali di varie misure o gli idropulsori (water flossers) può fare la differenza nel raggiungere gli spazi più angusti attorno alla corona dell’impianto. Controlli radiografici e clinici regolari permettono di monitorare l’attacco dei tessuti molli, assicurando che il sigillo biologico attorno al pilastro in titanio rimanga serrato e completamente privo di batteri nocivi.
Chi Non Può Sottoporsi Agli Impianti Dentali?
Esistono circostanze cliniche specifiche in cui gli impianti dentali potrebbero non essere la scelta più consigliabile o sicura. L’obiettivo primario di un bravo odontoiatra è sempre un risultato di successo garantito a lungo termine, e certi fattori di salute sistemica possono abbassare drasticamente le probabilità di una corretta osteointegrazione.
- Malattie croniche non compensate: Condizioni come un diabete non controllato o gravi disturbi autoimmuni possono compromettere seriamente la capacità di guarigione dell’organismo dopo l’intervento chirurgico.
- Parodontite ancora in fase attiva: Come già discusso, gli impianti non dovrebbero mai e poi mai essere inseriti in una bocca che presenta un’infezione gengivale attiva e non trattata, poiché il carico batterico porterebbe quasi certamente a un fallimento immediato.
- Tabagismo severo: L’uso costante di tabacco restringe il flusso sanguigno verso le gengive e l’osso, ossigenazione che è invece vitale per la guarigione dei tessuti. Le statistiche mostrano che i fumatori accaniti hanno un rischio di rigetto dell’impianto significativamente più alto rispetto ai non fumatori.
- Radioterapia recente: I pazienti che si sono sottoposti di recente a cicli di radioterapia alla testa o al collo possono presentare una densità ossea compromessa, rendendo estremamente difficile l’attecchimento dell’impianto.
- Perdita ossea estrema senza possibilità di innesto: Se un paziente presenta un’insufficienza ossea cronica e non è disposto o non può sottoporsi a procedure di rigenerazione ossea, potrebbe mancare la struttura fisica minima necessaria per supportare meccanicamente l’impianto.
Domande Frequenti
Posso mettere gli impianti se ho la parodontite in questo momento?
No, non è possibile procedere con l’inserimento degli impianti finché l’infezione è in fase attiva. Devi prima intraprendere un percorso di terapia parodontale per stabilizzare la salute delle tue gengive. Una volta che l’infezione è stata debellata e l’infiammazione è sotto controllo, il dentista potrà pianificare la procedura in totale sicurezza
Quanto tempo dura il percorso se ho bisogno prima di un innesto osseo?
L’aggiunta di un innesto osseo o di un rialzo del seno mascellare solitamente aggiunge circa dai 3 ai 6 mesi al tempo totale del trattamento. Questo intervallo è necessario affinché il nuovo osso diventi sufficientemente forte e mineralizzato per sopportare il peso e la pressione meccanica esercitata dall’impianto durante la masticazione.
L'intervento di implantologia è doloroso?
La maggior parte dei pazienti riferisce che la procedura è meno fastidiosa di una semplice estrazione dentale. Durante l’intervento si ricorre sempre all’anestesia locale o alla sedazione cosciente, e qualsiasi leggero fastidio post-operatorio può essere facilmente gestito con i comuni farmaci antinfiammatori da banco presenti nelle farmacie italiane.
Gli impianti possono ammalarsi di "parodontite"?
Sì, ma in questo caso la patologia assume il nome di perimplantite. Essa colpisce le gengive e l’osso intorno all’impianto esattamente nello stesso modo in cui la parodontite attacca i denti naturali. Ecco perché le sedute di igiene professionale ogni 3 o 4 mesi sono caldamente raccomandate per chi ha una storia pregressa di malattie gengivali.
Qual è il tasso di successo reale per gli impianti dentali?
Per i pazienti in buona salute generale, il tasso di successo si attesta intorno al 98%. Per coloro che hanno trattato con successo la propria parodontite, il tasso di successo rimane comunque molto elevato, generalmente compreso tra il 90% e il 92%. In termini economici, in Italia, il costo di un impianto singolo può variare mediamente tra 1.200 € e 2.000 €, a seconda della qualità dei materiali e della complessità del caso clinico specifico.